Пародонтоз: симптомы и лечение
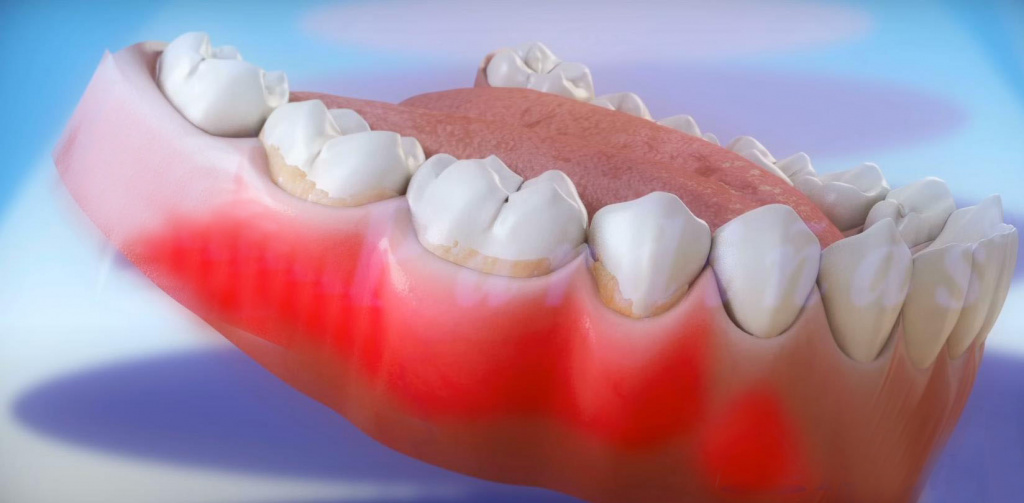
Пародонтоз: симптомы и лечение
Пародонтоз — это хроническое заболевание пародонта. В процессе течения пародонтита происходит постепенное разрушение поддерживающих зубы тканей: десен, связок, челюстных костей. Из-за этого при отсутствии должного лечения зубов неизбежно происходит постепенная потеря опоры, из-за чего они в итоге расшатываются и выпадают.
Пародонтоз развивается постепенно и практически не проявляет себя на ранних стадиях. Диагностировать заболевание и назначить лечение может только специалист. И это еще одна из множества причин регулярно проходить профилактические медосмотры у стоматолога — не реже, чем каждые 6–8 месяцев.
Что такое пародонтоз
Пародонтоз — это повод обратиться к врачу, но не совсем диагноз. В современной медицинской практике и в МКБ—11 — Международной классификации болезней в редакции от 2022 года — термин «Пародонтоз» (DA0C.2 Periodontosis) применяется исключительно в контексте диагностирования дистрофии пародонта у подростков. Схожая симптоматика у взрослых, а именно — ощущение зуда десен, опущение десен вплоть до обнажения шейки зуба, накопление зубного налета, появление пародонтальных карманов, расшатывание зубного ряда, — зачастую указывает на необходимость показаться ортодонту. Но, не будем забегать вперед и по порядку разберемся с тем, что такое пародонтоз и почему его не нужно лечить антибиотиками.
Согласно мировой статистике, проблемы с тканями пародонта есть более чем у половины взрослого населения планеты. В странах, у жителей которых слабо развита культура гигиены полости рта, пародонтоз «моложе» и больше распространен. Впрочем, пародонтоз возникает не из-за недостаточно тщательной чистки зубов, это скорее сопутствующая причина, тогда как ключевая — нарушение трофики тканей. Поэтому чем хуже состояние организма в целом: болезни, нехватка витаминов, скудный рацион, маргинальный образ жизни, — тем выше риск столкнуться с ослаблением десен и потерей зубов.
Отличие пародонтоза от пародонтита
По некоторым источником пародонтоз — это устаревшее название пародонтита, по крайней мере в англоязычных статьях вместо Periodontosis все чаще пишут Periodontitis. Но вполне современные справочники и онлайн-ресурсы для специалистов разделяют эти понятия, с чем мы полностью согласны: пародонтоз и пародонтит — разные болезни.
При пародонтите ткани пародонта воспаляются, что может привести к повышенной подвижности зубов, кровоточивости десен, отеку, болезненности и воспалению слизистой оболочки полости рта. При этом воспаление может затронуть не только десны, но и челюстную костную ткань, которая держит зубы. Но снятие воспаления помогает исправить ситуацию, тогда как для лечения пародонтоза недостаточно снять воспаления, более того, до определенной стадии — когда состояние десен сильно ухудшается — оно вообще не возникает.
В отличие от пародонтита, при пародонтозе происходит постепенное разрушение тканей пародонта без воспаления, что без должного лечения может привести к ухудшению поддержки зубов и их постепенной потере. Но ключевой момент — пародонтозе не является воспалением, а потому противовоспалительные препараты и антибиотики для его лечения совершенно не подходят.
На поздних стадиях развития пародонтоза может наблюдаться воспаление десен и других тканей пародонта, но это симптом проявившегося на фоне общей ослабленности бактериального поражения. Таким образом, при пародонтите происходит воспаление тканей, а при пародонтозе - постепенное разрушение тканей пародонта, но в обоих случаях могут наблюдаться сходные симптомы, отсюда и невозможность правильной самодиагностики.
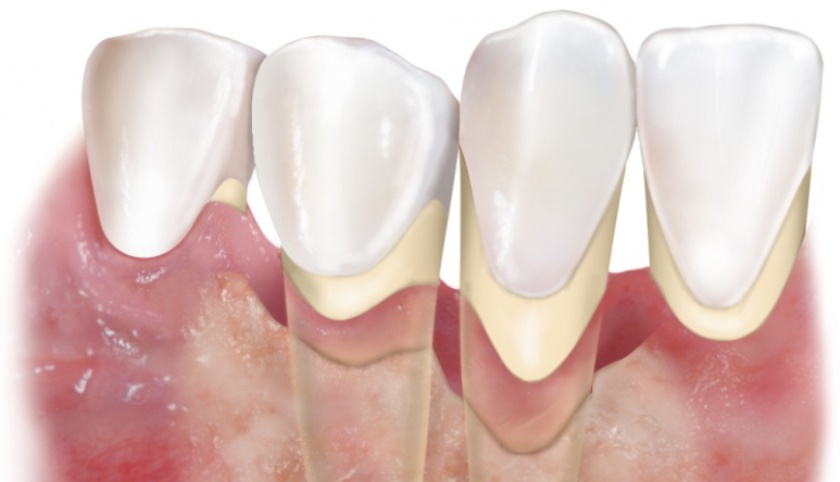
Причины появления пародонтоза
Пародонтоз — не самостоятельное заболевание, а скорее симптом, указывающий на наличие проблем со здоровьем. Причем чаще других в виде деградации тканей пародонта проявляются ортодонтические патологии, в частности травматическая окклюзия.
Нарушение гигиены полости рта
Микробный фактор способствует усугублению клинической картины пародонтоза. Из-за несоблюдения правил гигиены полости рта в ней скапливаются вредоносные микроорганизмы. Токсины, которые выделяют микробы, проникают в организм через десневую борозду (свободная десна). И чем активнее токсины «бомбардируют» ткани пародонта, тем тяжелее приходится деснам, костям и связкам сохранять должный тонус для удержания зубного ряда. Поэтому из-за скопления зубного налета пародонтоз развивается быстрее, а параллельно с ним растет риск воспаления — пародонтита.
Неправильное питание
Неправильное питание само по себе к пародонтозу не приводит, но в совокупности факторов нарушения диеты и скудный рацион повышают риски развития патологии пародонта. Это не значит, что если перейти на диету, продвигаемую в массовой культуре под «брендом» правильное питание, то риск деградации тканей пародонта существенно снизится. В пародонтологическом контексте правильным питанием считается потребление в пищу продуктов, достаточно богатых витаминами, микроэлементами, а также имеющими разнообразную консистенцию, чтобы челюсти получали достаточную механическую нагрузку. Проще говоря, питьевая диета так же вредна, как привычка грызть орехи и грильяж.
Недостаток витаминов
Нехватка витаминов неизбежно приводит к ослаблению десен, а ослабленные ткани легче подвергаются разрушающим бактериальным атакам и травмируются при жевании. Но справедливости ради стоит отметить, что гиповитаминоз также вредит здоровью. Поэтому назначать самому себе витаминные комплексы «для здоровья» не нужно, большинству людей для достаточного потребления витаминов нужно просто разнообразно питаться локальными продуктами: фруктами, овощами, мясом, молочной продукцией и пр.
Факторы развития: ортодонтические нарушения, проблемы со здоровьем
Травматическая окклюзия — это нарушение врожденное или приобретенное из-за травмы и других причин нарушение прикуса, при котором в процессе жевания возникает чрезмерная нагрузка на ткани пародонта. Например, травматическая окклюзия может возникнуть вследствии возрастного истирания зубов или из-за не исправленного прикуса в детстве: в некоторых местах челюсти слишком сильно смыкаются и от того травмируется пародонт.
Эндокринные, нервно-соматические заболевания, болезни желудочно-кишечного тракта, крови, а также нарушения питания и снижению реактивности организма также косвенно способствуют развитию пародонтоза. Например, у больных диабетом и ревматизмом из-за общего нарушения обменных процессов пародонт существенно ослаблен и имеет пониженную толерантность к жевательной нагрузке. Поэтому давление челюсти на челюсть при жевании, которое вполне способны выдержать здоровые ткани, оказывается травматичным для ослабленных.
Общие заболевания, такие как цирроз печени, язвенная болезнь и прочие, часто диагностируемые у людей с вредными привычками, также способствуют развитию пародонтоза. Из-за упомянутых болезней и вызванной ими гипоксии, нарушением обмена веществ и т. п. возникают первичные дистрофические изменения в тканях пародонта.
Симптомы пародонтоза
Пародонтоз коварен, на начальной стадии развития он практически ничем себя не проявляет. Разрушение пародонта начинается в глубине десны. Первые симптомы болезни появляются, когда она уже не один день разрушает ткани пародонта.
Первые признаки
Незначительная кровоточивость десен, повышение чувствительности зубов в придесневой зоне, накопление заметных невооруженным глазом отложений — типовой набор первых признаков. Чаще всего пародонтоз диагностируют у пациентов, обратившихся к стоматологу с жалобами на возможный невидимый глазу кариес в прикорневой зоне или поставленный в рамках самодиагностики по статьям из интернета диагноз «клиновидный дефект». На деле же оказывается, что зубы в целом в хорошем состоянии, а причиной периодически возникающих ощущений зуда, жжения, острой реакции на холодную или горячую пищу, является ни что иное как пародонтоз.
Основные симптомы пародонтоза
- Зуд в полости рта. Ощущение такое, будто десны буквально чешутся, причем зуд усиливается после приема пищи или курения.
- Кровоточивость десен. При пародонтозе десны кровоточат из-за общей слабости, причем кровоточат они не только от агрессивной чистки, достаточно жесткой зубной щеткой. Например, кровь при пародонтозе сочится из десен при жевании яблок, подсушенного хлеба и даже если случайно сильно надавить рукой на сомкнутые губы или на щеку.
- Отек десен. Отекают десны также из-за общей слабости тканей и снижения тонуса пародонта. Отек чаще всего является ничем иным, как следствием обилия микробов в ротовой полости. У людей с развившимся зубным камнем отечность наблюдается гораздо чаще и в более выраженной форме, чем у тех, кто проводит профилактическую чистку или пока не наблюдает явных отложений на прикорневой зоне.
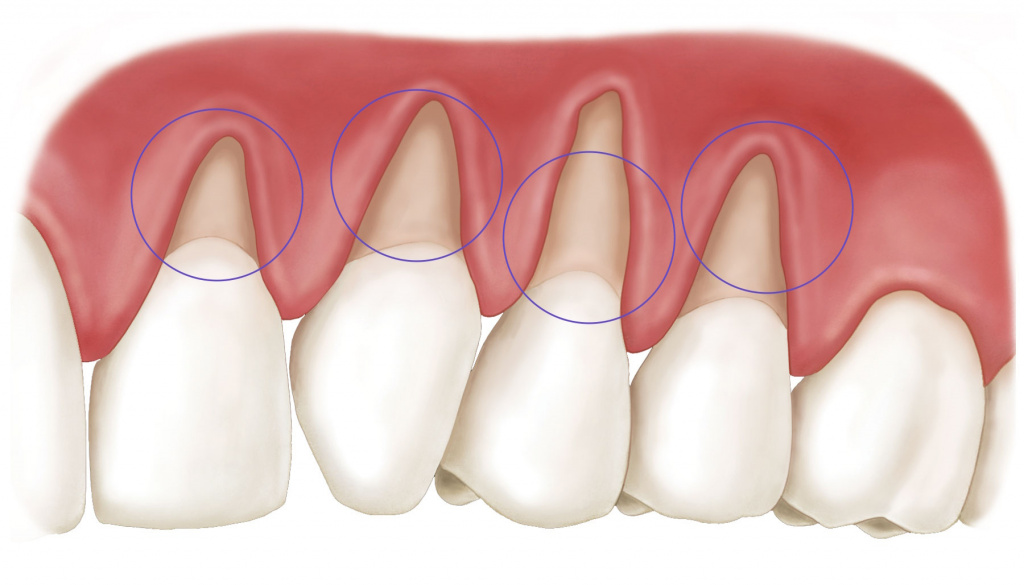
- Оголение шеек зубов. Рецессия десны приводит к обнажению шейки зуба, из-за чего посадка становится менее плотной и зубы буквально начинают шататься. Если допустить опущение десны и не обращать внимание на проблему, повышается риск сломать зуб о твердую пищу, а также заработать клиновидный дефект, как следствие усиленного истирания эмали и травматического ее повреждения.
- Неприятный запах изо рта. Несвежее дыхание — «заслуга» бактерий. На зубах накапливаются отложения, формируется зубной камень, под которым всегда возникают процессы гниения, именно из-за этого у людей с ослабленным пародонтом неприятно пахнет изо рта, даже если они только что почистили зубы или активно жуют мятную жевательную резинку.
Классификация и стадии развития пародонтоза
Пародонтоз — дистрофическое заболевание. Это значит, что оно возникает не из-за воспаления, а вследствии нарушений в работе организма в целом и приводит к разрушению тканей и состоящих из них органов. В классификации заболеваний Всемирной организации здравоохранения (ВОЗ) описаны две формы заболевания: дистрофическая и воспалительно-дистрофическая. Вторая форма по ВОЗ при этом по симптоматике совпадает с пародонтозом, осложненным пародонтитом, если опираться при постановке диагноза исключительно на российские классификаторы.
Пародонтоз всегда генерализованный. Это значит, что болезнь не может затрагивать какой-то один зуб или одну из челюстей, пародонтоз распространяется на все без исключения ткани пародонта.
По характеру течения заболевание хроническое. Острой формы у пародонтоза нет, зато классификация предусматривает наличие периода ремиссии, длительность которого не ограничена. При качественном и своевременном лечении с последующей поддержкой и профилактикой рецидива ремиссия может длиться годами и даже десятилетиями.
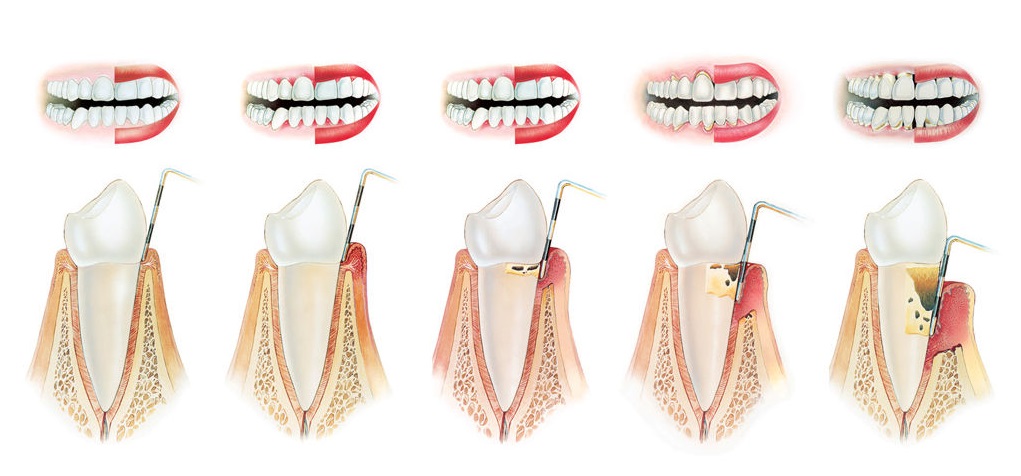
Стадии пародонтоза
На ранней стадии развития пародонтоз ничем себя не проявляет. Внимательный человек может обратить внимание на кровотечения при чистке зубов, периодическое ничем не обоснованное повышение чувствительности зубов, реактивный отклик на холодную или горячую пищу. Но это все. Заметить процесс деградации тканей на ранней стадии — в легкой степени пародонтоза — специалист может по снимку. А вот назначить пациенту рентген врач сможет только при условии достаточного клинического опыта.
Вторая стадия богата явными симптомами, не заметить развившийся пародонтоз сложно. Зуд, боли, ощущения подвижности зубов проявляются тем сильнее, чем дольше больной не придает значения этим «звоночкам» и не обращается за квалифицированной помощью. На снимках становятся явно видны разрушения костных межзубных перегородок, а опущение десен и оголения шейки зубов становятся заметны невооруженным взглядом. Нередки случаи, что пациенты с пародонтозом приходят к стоматологу с уверенностью, что у них возник клиновидный дефект, сейчас им его быстро пломбируют и дальнейшее лечение не потребуется.
На крайней стадии тяжелая степень поражения тканей пародонта видна по сильному — до 5 мм — опущению десен и оголению шеек зубов. На снимках фиксируются значительные разрушения межзубных перегородок. Зубы заметно шатаются, болят, угол смыкания челюсти нарушен, наблюдаются сильные истирания эмали в местах смыкания челюсти, есть клиновидные дефекты, малейшее давление на десну, даже при осмотре инструментом, вызывает сильное кровотечение.
Осложнения пародонтоза
В числе распространенных осложнений запущенного пародонтоза — пародонтит. Воспалительный процесс возникает из-за того, что ослабленные ткани не способны должным образом сопротивляться токсическому натиску бактерий, накапливающихся в полости рта. Накопление налета в зубодесневых карманах способно при определенных условиях способствовать появлению гнойников на деснах.
Инфекция в полости рта, если ее не лечить, приводит к периоститу — воспалению надкостницы. От этого аппликации и чистка не помогут, только таблетки, уколы, в некоторых случаях — хирургическое вмешательство. Также воспаление нередко переходит на лимфоузлы и развивается в флегмону — неограниченное воспаление, лечение которого уже настолько сложное, что может проводиться только в стационаре.
При просачивании инфекции из ротовой полости через ткани пародонта в кровь повышает риск развития сердечно-сосудистых заболеваний, ревматизма, нарушений в работе почек.
На определенных стадиях пародонт теряет тонус настолько, что не может удерживать зубы и они начинают выпадать. Что важно, выпадение зубов — полное или частичное — проблему не решает, болезнь продолжает прогрессировать в костной ткани и тем самым разрушать челюсть. Из-за невозможности качественно пережевывать пищу больной получает проблемы с пищеварением, его рацион скудеет, отчего страдает эндокринная система.
Диагностика пародонтоза
Наиболее высокие шансы справиться с пародонтозом у тех, кто обратился за помощью на ранней стадии развития дистрофии тканей пародонта. Поэтому так важно регулярно посещать врача для профилактики и при возникновении малейших намеков на проблемы с зубами и деснами.
Диагностировать пародонтоз может стоматолог-терапевт или пародонтолог. Для того чтобы обнаружить заболевание на ранней стадии, врач может назначить рентгенологическое исследование при возникновении подозрений на дистрофию пародонта. При этом важно, что видимых заболеваний тканей на этот момент может и не быть, равно как и серьезных жалоб на боли или кровоточивость.
Для постановки диагноза врач собирает анамнез, так как вредные привычки, проблемы с ЖКТ, эндокринной системой и наличие общих хронических заболеваний также входят в число причин возникновения проблем с тканями пародонта наравне с неправильным прикусом, нарушениями правил гигиены полости рта и кровоточивостью десен.
Лечение пародонтоза
Лечение пародонтоза назначается в комплексе. В том числе для устранения причины разрушения тканей пародонта врач обязан рекомендовать пациенту пройти комплексное обследование и начать лечить, например, желудок или диабет, если таковые будут выявлены. Потому что устранение симптомов не поможет зафиксировать ремиссию надолго. По тем же причинам план терапевтических мероприятий всегда составляется индивидуально, а самолечение практически невозможно, особенно если речь идет об экспериментах с народными средствами и нетрадиционными практиками.
Медикаментозной и амбулаторное лечение
При пародонтозе часто назначают:
- Тыквеол, способствующий регенерации пострадавших тканей и снимающий воспаление;
- Трентал и Инсадол — для улучшения микроциркуляции и разжижения крови, ускорения образования костной ткани;
- Препараты для нормализации обмена веществ и иммуномодуляторы;
- Витаминные комплексы.
Параллельно с медикаментозным лечением практикуют физиотерапию: массаж десен, гидротерапию, фототерапию, электрофорез, сеансы аппарата Д‘Арсонваля.
Обязательно при выявлении пародонтоза пройти полный курс процедур по общему улучшению состояния здоровья ротовой полости, в который ходят:
- Профессиональная чистка;
- Лечение;
- Наращивание зубов в местах сколов;
- Протезирование.
Любая терапия начинается с общего обследования, и если врач рекомендует сделать снимок, МРТ зубов, залечить дырки и обратиться к ортодонту, то лучше последовать рекомендации для своего же здоровья.
Хирургическое лечение
При выявлении пародонтоза на средней и тяжелой стадии течения болезни может потребоваться хирургическое вмешательство, а также избирательное шлифование зубов и установка специальных шин, чтобы зубы не шатались и не смещались в период, пока удерживающие их ткани не восстановятся хотя бы частично.
Лечение пародонтоза в домашних условиях
Самолечение пародонтоза не работает. Но отвары трав и разбавленные аптечные настойки, например, календулы, могут использоваться при полоскании полости рта как вспомогательная терапия. Такие полоскания, равно как и аппликации из пропитанных теплыми отварами ватных дисков обезболивают, способствуют снятию воспаления. Специализированные зубные пасты и ополаскиватели для полости рта также не помогают вылечиться без амбулаторного и фармацевтического лечения, что бы ни говорили в рекламных роликах. Но так называемые «аптечные» пасты типа «Parodontax» способствуют профилактике и хорошо стабилизируют баланс микрофлоры во рту, чем замедляют процесс образования зубного налета и повышают эффективность общей терапии. А правильно подобранная зубная щетка пригодится для проведения самомассажа десен. Как его делать — расскажет врач.
Профилактика
При том, что пародонтоз в той или иной форме затрагивает больше половины взрослых жителей планеты, а также все чаще диагностируется у несовершеннолетних, вопросы профилактики заболевания крайне актуальны для всех без исключения.
Самый действенный способ профилактики — регулярное посещение стоматолога. Проходить осмотр лучше не реже, чем каждые полгода.
Также меньше риск заболеть пародонтозом у тех, кто разнообразно питается, соблюдает правила гигиены полости рта и следит за здоровьем в целом. Отсюда рекомендация не игнорировать прохождение диспансеризации: молодым людям раз в три года, по достижении возраста 40 лет — каждый год; а также обращаться к специалистам при любых сбоях в работе организма.
Отказ от вредных привычек позволяет в целом быть более здоровым и крепким. В случае с пародонтом, от курения и пристрастия к алкоголю его ткани разрушаются быстрее, чем если человек в целом ведет здоровый образ жизни, но имеет например, дефицит витаминов или страдает от какого-либо хронического заболевания эндокринной системы.
Рациональное и разнообразное питание помогает тканям поддерживать себя в тонусе и справляться с «нападками» микробов и бактерий. Поэтому отказ от любых продуктов, будь то решение не есть мясо или перейти на питьевую диету из соков и смузи, скорее принесет вред, чем поможет усилить естественную защиту организма и сделать его здоровее.
В общем виде меры по профилактике пародонтоза мало отличаются от правил здорового отношения к здоровью полости рта в целом. Уменьшить риск заболевания помогают:
- Ежедневная чистка зубов и периодическая профессиональная комплексная гигиена полости рта в стоматологии;
- Своевременное лечение зубов;
- Сохранение или восстановление, если есть проблемы, целостности зубного ряда через имплантацию и другие ортодонтические практики;
- Соблюдение распорядка дня и ведение в целом здорового образа жизни без вредных привычек;
- Профилактика общего состояния здоровья, в том числе соблюдение рекомендаций лечащих врачей по приему препаратов и посещению процедур в случае наличия хронических заболеваний;
- Рациональное питание;
- Избегание стрессов.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
